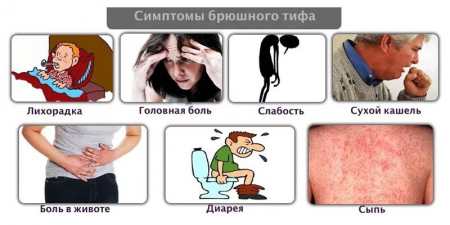
Черевний тиф – симптоми захворювання
Інфекція черевної тиф має характерний симптом – шкірні висипання, що з’являється в розпал захворювання, коли пацієнт страждає від гарячкового синдрому та його наслідків вже протягом 10-15 днів. Діагностувати хворобу на ранній стадії досвідчений фахівець може по ряду неспецифічних ознак і фактів, супутнім їх появи.
Симптоми черевного тифу
Гостра кишкова інфекція, що викликається бактерією Salmonella typhi, провокуюча ураження лімфатичної системи кишечника, що супроводжується вираженою загальною інтоксикацією організму і екзантемою (шкірними висипами), називається черевним тифом. Тривалість інкубаційного періоду в середньому становить близько двох тижнів, але може бути коротше (від 3 до 7 днів) при гострому початку і блискавичному перебігу й довше (до 25 днів), при поступовому розвитку (стерта або абортированная форми тифу). Діагностика черевного тифу розрізняється в залежності від наступних стадій:
- початкова;
- стадія розпалу:
- завершується (регресивна) стадія.

Симптоми тифу на початковій стадії
Ознаки черевного тифу на початковій стадії, триває близько 7 днів (від появи перших симптомів гарячкового синдрому до його повноцінного розвитку), характерні для класичної наростаючої інтоксикації. Реєструються наступні явища:
- зростання температури;
- бліді шкірні покриви;
- слабкість, загальмованість;
- артеріальна гіпотензія (знижений тиск);
- брадикардія та інші порушення серцевого ритму (наприклад, дікротія (двохвильовий пульс);
- білий наліт на язиці;
- кашель, хрипи (помітні при аускультації легень);
- головний біль;
- діарея;
- зниження або повна відсутність апетиту.
У стадії розпалу
Наступні 8-10 днів розвитку хвороби супроводжуються стійким гарячковим синдромом з посиленням симптомів загальної інтоксикації. Стан хворого характеризується наступними явищами:
- сильно підвищені показники температури тіла;
- загальна загальмованість;
- поява елементів висипу (розеола), переважно на шкірі верхніх відділів живота, грудної клітини, згинах кінцівок;
- здуття живота, запори;
- брадикардія, глухість тонів серця;
- гіпотонія;
- жовтий або коричневий наліт навколо язика, сухість у роті;
- симптоми бронхіту;
- порушення сну;
- при інфекційно-токсичному шоці – розлади свідомості (галюцинації, марення)
Завершення
Стадія вирішення захворювання виражається в падінні показників температури (прискореним лизисом), зменшенням вираженості інтоксикації – відновлюється сон, зменшуються дратівливість і слабкість, самопочуття поліпшується. На стадії завершення у деяких хворих (3-10% від усіх випадків) можливе настання рецидиву, характерними провісниками є наступні симптоми:
- збільшені розміри селезінки та печінки;
- не проходить слабкість;
- загальне нездужання;
- знижений апетит;
- субфебрилітет – постійно (більше двох тижнів) підвищені показники температури тіла (до відмітки 37-38°С).
Рецидив може спостерігатися після повного зникнення всіх симптомів хвороби, через два-три тижні після зниження температури і зникнення всіх ознак лихоманки. Протягом такого загострення в більшості випадків менш важкий, з підвищенням температури до субфебрильних значень, без вираженої інтоксикації і ознак токсичного шоку. Клінічна картина може обмежуватися збільшенням селезінки і анэозинофилией (зникненням еозинофілів крові).
Загострення захворювання після одужання відбувається в основному через порушення режиму дня і харчування, при ранній відміні антибактеріальних препаратів, на тлі високого стресу. У таких випадках високий ризик розвитку хронічного носійства інфекції (пацієнт буде виділяти збудника протягом усього життя, стане епідеміологічно небезпечний для оточуючих). За рішенням лікаря може знадобитися відновлення курсу антибіотиків.
Відео
Інформація представлена у статті носить ознайомлювальний характер. Матеріали статті не закликають до самостійного лікування. Тільки кваліфікований лікар може поставити діагноз і дати рекомендації по лікуванню виходячи з індивідуальних особливостей конкретного пацієнта.
