Іхтіоз — види і як виявляється, традиційна терапія і народні методи боротьби із захворюванням
Зміст
Дерматологічні проблеми не обмежуються появою окремих висипань, лущення або локальної алергічної кропив’янкою. Існує ряд захворювань, переважно входять у групу дерматозів, з якими дуже важко боротися навіть для зниження вираженості симптоматики, а повне одужання представляється абсолютно неможливим. До таких хвороб відноситься рідкісний, але небезпечний іхтіоз. Як він проявляється і чому?
Що таке іхтіоз
Назва це захворювання отримало по своєму головному симптому – утворення на поверхні шкіри щільного шару ороговілих лусочок, що нагадують риб’ячі (з грецької «ichtys» перекладається як «риба»). Іхтіоз – це ціла група спадкових дерматологічних хвороб (деякими фахівцями віднесена до дерматозів), що характеризуються порушеннями ороговіння – процесу формування рогового речовини епітеліального шару. Потовщення епідермісу в такій ситуації буває:
- дифузним – розповсюдженим по всьому тілу;
- локальний – на окремих ділянках.
Причини
Фахівці стверджують, що кожна форма іхтіозу пов’язана з мутаціями або порушеннями експресії генів (генетична інформація бере участь в синтезі деяких білків), які кодують кератин. Повний біохімічний ефект зазнали зміни генів не розшифровано, але лікарі припускають високу значимість для розвитку іхтіозу:
- дефіциту вітаміну А;
- патології ендокринної системи;
- порушень білкового і жирового обміну;
- надлишкового синтезу «деффектного» кератину.
Крім перерахованих моментів у осіб, які страждають від ихтиозоподобных станів, спостерігається надмірне накопичення амінокислот між ороговілими лусочками, що відбувається на тлі порушень білкового обміну. В крові та сечі підвищується рівень триптофану, тирозину, фенілаланіну. Накопичені глікозаміноглікани (амінокислоти) надають цементуючий ефект на відмерлі клітини, що уповільнює процес їх відторгнення і навіть є причиною його хворобливості.

Симптоми
Клінічна картина визначається формою, яку прийняв захворювання, характером його перебігу. Деякі люди не помічають проблеми, сприймаючи її лише як недостатність зволоження шкіри, а в іншої частини пацієнтів спостерігається важкий дифузне ороговіння, несумісне з життям. Під час статевого дозрівання ознаки хвороби слабшають, при умовах підвищеної вологості теж, а під впливом сухого холодного вітру посилюються (взимку спостерігаються рецидиви). В загальних рисах симптоматика іхтіозу виглядає наступним чином:
- підвищена сухість шкірних покривів;
- надмірне лущення;
- еритродермія (сильне почервоніння шкірних покривів);
- кон’юнктивіт;
- деформація нігтьових пластин (не у всіх форм хвороби – вульгарний іхтіоз позбавлений цього симптому);
- витончення волосся (на тлі атрофії волосяних фолікулів);
- піодермія (як вторинна інфекція, гнійне ураження при мікротравмах шкіри);
- посилення вираженості шкірного малюнка на долонях, стопах.
Класифікація
Найпоширеніша форма цього захворювання – вульгарний або звичайний іхтіоз, який становить 90% всіх зареєстрованих лікарями випадків. Проявляється у дітей в перші 3 роки життя, виникає на тлі генетичної мутації, переданої у спадщину. При вульгарній формі не уражаються ліктьові суглоби, підколінні ямки, пахова область, пахви. Поділяється вона на:
- Ксеродермию – легка форма, характеризується тільки сухістю і легким лущенням на розгинальних зонах.
- Простий іхтіоз – симптоматика слабка, лущення мають вигляд отрубевидных лусочок. Крім кінцівок уражається і тулуб, волосиста частина голови.
- Блискучий іхтіоз – характеризується формуванням напівпрозорих лусочок на розгинальних ділянках і голові.
- Змієподібний іхтіоз – лусочки розташовуються стрічкою, мають бурий або сірий відтінок і окантовку глибокими борознами.
В офіційній медицині налічується близько 28 форм даного захворювання і велика їх частина характеризується яскраво вираженою симптоматикою і важким перебігом. Згідно МКБ-10 (Медична класифікація хвороб) іхтіоз віднесений до групи «Інші вроджені аномалії», де має таку класифікацію:
- Простий (вульгарний).
- Х-зчеплений.
- Ламеллярный (пластинчастий).
- Ихтиозиформная еритродермія бульозна вроджена (хвороба Брока).
- Іхтіоз плода.
Крім встановленої в МКБ-10 класифікації, існує ще кілька способів поділу даного захворювання на форми, які можуть використовуватися в сукупності. Так за ступенем тяжкості іхтіоз може ділитися на:
- важкий – у новонароджених закінчується смертю;
- середньоважкий – сумісна з життям форма;
- пізній – виявляється на 2-му місяці життя.
У деяких джерелах згадується системний васкулоподобный іхтіоз Шлеймана, але лікарі стверджують, що такої форми не існує: з іменами дерматологів пов’язані тільки хвороба Дарині (фолликулирный дискератоз) і хвороба Брока, згадана вище. Окремо згадуються набуті форми іхтіозу (ихтиозоморфные стану) – дископодібний, сенільний (старечий) і симптоматичний. Останній обумовлюється патологіями надниркових або щитовидної залози, нейро-вегетативної системи, або:
- захворюваннями крові;
- онкологиями;
- порушеннями метаболізму;
- алергічною реакцією на ліки;
- гіповітамінозом А.
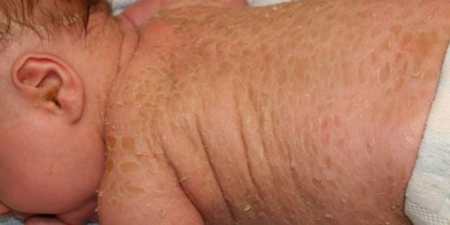
Іхтіоз шкіри у дітей
У новонароджених захворювання (переважно це ламеллярный іхтіоз) проявляється симптоматикою «коллоидального плоду»: з’явився на світ дитина укладено в жовтувато-коричневу скоринку, яка самостійно відторгається через кілька діб дрібними пластинами. Під нею виявляється червона набрякла шкіра. Додатково у новонародженого можуть спостерігатися:
- вивернуті повіки;
- розтягнутий рот;
- заповнені омертвілими клітинами вуха.
Вроджений іхтіоз (злоякісна кератома) розвивається у плода ще на 5-му місяці вагітності матері, немовля з’являється на світло з сіро-чорними великими лусочками. Найчастіше аномалія доповнюється деформацією скелета, освітою міжпальцевих перетинок. Ймовірність загибелі немовляти становить 20% (через закупорки потових залоз, втрати вологи, розвитку сепсису). У решти форм прогноз для життя сприятливий. Перебіг хвороби залежить від її форми:
- При хворобі Брока еритродермія поступово зменшиться, а гіперкератоз посилиться.
- При ламеллярной формі з віком відбувається прогресування хвороби, хоча знижується почервоніння шкіри. Лусочки на окремих дільницях не зникають зовсім.
- Хвороба Дарині стає причиною відхилень розумового розвитку дитини, порушень в роботі статевих залоз.
- Хлопчики, уражені Х-зчепленої формою, мають аномалії скелетних кісток, розумову відсталість.
- При вульгарній формі по мірі дорослішання дитина стикається з бронхіальною астмою, себорейної екземою, порушеннями потовиділення.
Діагностика
Дослідження з виявлення цієї хвороби специфічні, мають високу вартість і тому малодоступні. Зважаючи даних обставин переважно лікарі, щоб діагностувати іхтіоз, оцінюють клінічну картину і дані анамнезу. Особливо важливо відзначити:
- вік пацієнта, коли вперше проявилася симптоматика;
- присутні алергічні захворювання, порушення роботи ендокринної системи, органів ШЛУНКОВО-кишкового тракту (особливо підшлункової залози, жовчного міхура);
- наявність або відсутність іхтіозу родичів і та ІІ ступеня (батьки, бабусі і дідусі).
Вивчення аналізу крові та інші лабораторні дослідження призначаються тільки для уточнення імунного статусу і питання про додаткові патологіях. Увага звертається на IgE, рівень еозинофілів, холестеролу, естрогену (гормон вивчають в сечі). Гістологічне дослідження шкірного зіскрібка здійснюється з метою диференціації іхтіозу від інших захворювань шкіри, а у вагітних на 20 тижні роблять біопсію шкіри плода.
Лікування
Способів впливу на генетичні мутації (і конкретно на ДНК клітин епідермісу) в сучасній медицині не існує, тому іхтіоз невиліковний. Терапевтичні заходи, які радять вживати лікарі, носять виключно симптоматичний характер. Якщо хвороба протікає важко, пацієнта госпіталізують у стаціонар. На легкі форми можна впливати амбулаторно (в домашніх умовах). Лікування іхтіозу тривалий, відбувається під контролем дерматолога, передбачає місцевий і системний вплив:
- постійне зволоження шкіри;
- підтримка мінімальної товщини ороговілого шару;
- корекція гормонального фону (обговорюється окремо з ендокринологом);
- зміцнення загального імунітету.
Лікарі припускають комбінування методів народної медицини і офіційною, але всі терапевтичні схеми повинні узгоджуватися з фахівцем. Системне лікування переважно передбачає прийом медикаментів, що впливають на гормональний фон, оскільки порушення роботи щитовидної залози – частий «супутник» іхтіозу. Додатково призначається прийом ретиноїдів. Місцеве ж лікування вимагає:
- Застосування відлущуючих і розм’якшуються ороговілий шар (кератолітичну) коштів.
- Щоденного нанесення зволожуючих і вітамінних (з ретинолом) кремів, мазей, гелів.
- Прийняття ванн з температурою води 36-38 градусів, куди додають відвари трав, розчин крохмалю або солі. Ванни приймають щоденно, замінюючи ними душ, а після процедури шкіру обробляють вазеліном для утримання вологи.
- Відмова від мила при проведенні гігієнічних процедур – використовуйте гелі, в яких присутні натуральні масла (на початку складу), рослинні екстракти.
- Проведення фізіотерапевтичних процедур, що воложать шкіру, впливають на обмінні процеси в тканинах. Курс лікування триває 2-4 тижні, після перерви повторюється.
Загальний лікарський прогноз позитивний: тривалість життя людини, що має дане захворювання, не скорочується, якщо не брати до уваги рідкісні форми (як хвороба арлекіна). Навіть у новонароджених у більшості випадків загрози життю немає: серед поширених різновидів захворювання виняток становить тільки ламеллярная форма. Дитина може померти в грудному віці: смертність діагностована у 20% новонароджених.
Препарати
Медикаментозні засоби при лікуванні іхтіозу застосовуються як місцевого, так і системного призначення. Важлива роль відводиться вітамінних комплексів, у складі яких обов’язково присутні ретинол, токоферол, вітаміни групи В, ниациновая кислота. Їх призначають у вигляді розчинів для внутрішньом’язових ін’єкцій, краплі для перорального прийому і обов’язково в форматі гелів і мазей для місцевого нанесення. Додатково застосовуються:
- глюкокортикостероїди (місцево);
- препарати гормональної замісної терапії (інсулін, тиреоїдин – всередину);
- джерела цинку (всередину);
- кератолітичні засоби (місцево – на основі сечовини, саліцилової або молочної кислоти);
- антибіотики (разом з кортикостероїдами для новонароджених при приєднанні бактеріальної інфекції).
Препарати місцевої дії
Зовнішнє використання лікарських засобів рекомендовано з 2-ма цілями: для зволоження дерми і злущування рогових лусочок, що досягається при застосуванні кератолітичну складів. Самим простим і бюджетним засобом, що допомагає зберегти вологу в шкірі, дерматологи називають Вазелін – мазь на однойменному активній речовині, додатково надає легкий захисний ефект. Наноситься вона тільки після прийняття ванн і застосування кератолитиков:
- Уродерма – мазі на основі сечовини, надає сильний відлущуючий ефект і відрізняється відносною безпекою. Додатково підвищує еластичність дерми і рівень вологи в ній. Призначається як елемент комплексної терапії шкірних захворювань з підвищеним зроговінням. Не застосовується при гіперчутливості до компонентів складу, може викликати місцеві алергічні реакції. Використовується 2 р/добу тонким шаром на уражені ділянки, зверху накладається пов’язка. Тривалість лікування вказує лікар.
- Саліцилової кислоти – самого недорогого антисептичний і кератолітичну засобу, працюючого на однойменному речовині і надає протизапальний ефект. Показаннями до застосування є шкірні патології: від інфекційних захворювань до дерматиту та лишаю. При ихтиозе призначається спиртовий розчин (1-2%), який використовують 2 р/добу, змащуючи шкіру після ванни. Добова доза для дорослого – 10 мл Тривалість лікування становить тиждень. Протипоказанням є тільки печінкова недостатність, місцеві побічні ефекти: свербіж, печіння. У дітей до 3-х років препарат не використовується.
- Дипросалика – комбінованого кератолітичну кошти на саліцилової кислоти та бетаметазоне, надає протизапальний і протисвербіжну ефект. Випускається у вигляді мазі, призначається при дерматиті, будь ихтиозоподобных станах. Не використовується при гіперчутливості до компонентів складу, місцеві побічні реакції: сухість шкіри, свербіж. На шкірні покриви наноситься тонким шаром 1-2 р/добу (вранці і перед сном), можна під оклюзійну пов’язку. Тривалість курсу лікування визначає лікар.

Додатково обов’язково використання ретиноїдів: прикладом таких засобів може служити Видестим. Мазь на основі ретинолу, яка уповільнює процес кератинізації, стимулює регенерацію і розмноження епітеліальних клітин. Ефект від використання триває 12 год. Особливості препарату:
- Показання до застосування: шкірні запалення, що супроводжуються сухістю і уповільненим загоєння пошкоджень.
- Дозування: тонким шаром на шкіру, оброблену антисептиком, вранці і ввечері. При сильному лущенні зверху накладають оклюзійну пов’язку. Максимальна тривалість безперервного лікування – 12 тижнів.
- Побічні дії: місцево – свербіж, почервоніння.
- Протипоказання: гіпервітаміноз А, гострі запальні шкірні захворювання.
Деякі лікарі вважають доцільним місцеве застосування глюкокортикоїдних мазей на основі бетаметазону (Акридерм) або предникарбата (Дерматоп). Вони сприяють стабілізації клітинних мембран, знижують проникність капілярів і позитивно впливають на мікроциркуляцію крові. Використовуються коротким курсом (до 4-х тижнів) тільки за показаннями дерматолога.
Корекція гормонального фону
Порушення в роботі щитовидної залози – одна з найпоширеніших проблем, що спостерігаються при ихтиозе. Переважно виражаються вони гіпотиреозом: зниженням кількості вироблюваних даним органом гормонів, що призводить до необхідності заповнити їх дефіцит. Переважно лікарі призначають ліки на основі трийодтироніну (або тетрайодтиронина), до яких відносяться:
- Тиреотом – таблетки з синтетичними гормонами Т3 і Т4 у дозі 10 мкг і 40 мкг, що пригнічують вироблення тиреотропного гормону і підсилюють енергетичні процеси. Призначаються в якості замісної терапії після хірургічного лікування раку щитовидної залози, при дифузному зобі і гіпотиреозі. Заборонені при загостренні серцевих захворювань. Добову дозу визначають індивідуально, починають лікування з 1 таблетки. Максимальна доза – 5 шт. на добу. Побічні ефекти розвиваються рідко.
- Тиреокомб – комбінований препарат, що містить крім гормонів Т3 і Т4 (10 мкг і 70 мкг) йодид калію. Стимулює ріст і диференціювання тканин, підвищує швидкість метаболізму, пригнічує вироблення ТТГ (тиреотропного гормону). Призначається при гіпотиреозі і эутероидном дифузному зобі. Заборонений особам старше 60-ти років, при захворюваннях серця. Може провокувати симптоми тиреотоксикозу. Дозування ендокринолог підбирає індивідуально.
- Тиреоїдин – бюджетний органічний препарат на основі гормонів Т3 і Т4, що має 3 види дозування: 0,05 г, 0,1 г та 0,2 р. Впливає на синтез білка, гальмує роботу гіпофіза, контролює діяльність нервової системи. Призначається при первинному гіпотиреозі, раку щитовидної залози. Заборонений при діабеті, тиреотоксикозі, коронарної недостатності. Може провокувати нервове збудження, тахікардію, безсоння, стенокардію. П’ють таблетки вранці, початкова доза – 0,05-0,2 г на день. Для основного лікування дозу підбирає лікар.
Фізіотерапевтичні методи
Додатковим способом лікування будь-яких ихтиозоподобных станів лікарі називають фізіопроцедури, які призначають з тією ж метою, що і місцеві кошти, щоб зволожувати шкіру і стимулювати обмінні процеси в ній. Ефект від лікування можна побачити через тиждень, але все залежить від стану хворого. Переважно рекомендуються:
- СУФ-опромінення – абревіатура «СУФ» розшифровується як «средневолновое ультрафіолетове»: опромінення подається в суберитемних і еритемних дозах, стимулює вироблення вітамінів Д і Д2 (ізомер вітаміну Д), позитивно впливає на ендокринну систему. Додатково проводиться стимуляція імунітету.
- Таласотерапія – методика, подразделяющаяся кілька різновидів. Для лікування використовуються бруду, мул, водорості, морська вода, що поставляють в організм йод, фосфор, залізо, марганець. Таласотерапія відмінно гасить симптоматику іхтіозу, активно зволожує дерму.
- Геліотерапія – процедури базуються на сонячному випромінюванні в невеликих дозах для стимуляції вироблення вітаміну Д в шкірі і посилення активності захисних сил організму. Сеанси проходять на тапчанах (східна меблі, що нагадує ліжко), голова хворого обов’язково знаходиться у тіні. Сонячні ванни приймають або вранці з 8 до 11 год, або після обіду з 16 до 18 год. Оптимальна температура повітря – 20 градусів. Поступово тривалість сеансів збільшують (на 4 хв. через кожні три доби), починаючи з 15 хв. і доводячи до 1 год. Після кожного тижня геліотерапії необхідний перерву на 2 дні.
Окремої згадки заслуговують лікувальні ванни, які не тільки стимулюють обмінні процеси в уражених тканинах, але і позитивно впливають на серце, судини, нервову систему (корисні при супутньому варикозі). При наявності гострого запального процесу або рецидиві хронічного захворювання, онкології, патології системи кровотворення такі процедури не призначають. Найефективнішими лікарі називають такі ванни:
- Кисневі – газові, на основі розчиненого кисню. До складу входять марганцівка, сірчана кислота та перекис водню. Температура води не перевищує 36 градусів. Процедура триває від 10 до 20 хв, курс лікування розрахований на 10-15 сеансів.
- Соляні – можуть бути створені навіть в домашніх умовах: для них беруть 100 г солі на 100 л води (температура 36-38 градусів). Приймають ванну не довше 25 хв., курс лікування складається з 10 процедур.
- Крохмальні – на основі прісної води (температура в межах 34-36 градусів) з додаванням великої кількості крохмалю (попередньо розведеного холодною водою). Дитяча процедура триває 12 хв., доросла – 25 хв. Курс лікування складається з 10 ванн.
Народні засоби
На додаток до розписаного лікарем курсу медикаментозного лікування можна використовувати рецепти нетрадиційної медицини, розраховані на загальне зміцнення імунітету і зменшення вираженості симптоматики хвороби. Особливо ефективні такі варіанти:
- Взяти квіти пижма, собача кропива, листя подорожника, корені пирію і хвощ (співвідношення 2:1:2:4:1). На 2 ст. л. отриманої суміші використовують 0,5 л води. Настій закутується рушником і залишають на 3 год. Після його слід процідити, пити 3 р/добу по 70 мл Курс триває місяць, потім роблять тижневу перерву і повторюють лікування.
- Змішавши траву, яка була основою для згаданого вище настою, з оливковою олією в рівній пропорції, і прогрів її на водяній бані (1-1,5 год), ви отримаєте мазь. Їй слід обробляти уражені зони 2-3 р/добу. Курс лікування триває 3 тижні.
З метою зволоження сухих ділянок, зменшення вираженості лущення і менш хворобливого видалення ороговілих лусочок можна готувати багатокомпонентну мазь з воском. Робіть відразу велику порцію і зберігайте в холодильнику місяць. Алгоритм приготування і застосування такий:
- Зігріти 100 г бджолиного воску і 250 г хорошого (82,5%) вершкового масла.
- Додати соснову смолу в обсязі 100 г, грійте ще 10 хв.
- Подрібнити свіжий чистотіл (30 г), кинути туди ж. Перемішати, дати закипіти.
- Через 5 хв. додати масло звіробою (0,5 кг) і товчений крейда (30 г).
- На слабкому вогні томити масу 2 ч., прикривши кришкою.
- Додати 50 г прополісу, дати розійтися, гріти ще півгодини.
- Залишити на 12 год. в теплій духовці, щоб мазь настоялася. Використовувати для аплікацій (з марлею) або простого змазування уражених ділянок 2 р/добу.

Профілактика
Єдиним відносно надійним способом захисту від виникнення цього захворювання лікарі називають генетичну консультацію при плануванні вагітності, щоб визначити ступінь імовірності виникнення патологій у плоду. Повне запобігання спадкової хвороби не представляється можливим, особливо якщо вона діагностована у найближчих родичів. Якщо ж говорити про профілактику загострень у хворого, лікарі дають такі поради:
- щорічно відвідувати лікувальні курорти;
- виключити вживання алкоголю або наркотичних речовин;
- регулярно зволожувати повітря в приміщенні, де знаходиться хворий;
- уникати стресів, депресивних станів;
- стежити за збалансованістю харчування (кількістю вступників вітамінів і мінералів);
- по можливості переїхати в регіон з підвищеною вологістю і відсутністю серйозних холодів взимку.
Відео
Інформація представлена у статті носить ознайомлювальний характер. Матеріали статті не закликають до самостійного лікування. Тільки кваліфікований лікар може поставити діагноз і дати рекомендації по лікуванню виходячи з індивідуальних особливостей конкретного пацієнта.
