Парапсоріаз: лікування і дієта, види і симптоми, причини розвитку та чим небезпечна патологія
Зміст
Парапсоріаз відноситься до групи неінфекційних шкірних захворювань, подібних за клінічній картині з псоріазом. Протікає хронічно, з періодичними рецидивами і ремісіями. Причини захворювання досі не з’ясовані. Відомі лише фактори, що сприяють маніфестації висипань.
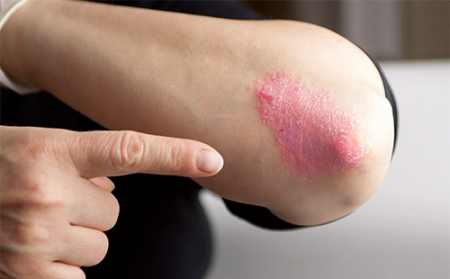
Парапсоріаз — група шкірних захворювань, у яких є загальний прояв: лускаті, підняті над поверхнею дерми висипання. Вони можуть виглядати як папули або бляшки, розташовуватися на тулубі, проксимальних відділах кінцівок. Проте ці стани мають різний патогенез, гистопатологию і, відповідно, вимагають окремого лікувального підходу. У МКБ-10 патологія розміщена під кодом L41.
Назва захворювання вперше в 1902 році запропонував французький дерматолог Луї Брок. Спочатку їм були описані три основні форми парапсоріаз:
- мелкобляшечный і крупнобляшечный;
- ліхеноїдний;
- каплевидний.
Пізніше в цю команду був також віднесений варіант Габермана-Муха. В основі патогенезу даного захворювання лежить утворення інфільтратів, які складаються з Т-клітин. Чому виникають такі зміни на шкірі — досі невідомо.
Основні форми
Мелкобляшечный парапсоріаз ? це доброякісне розлад, яке рідко прогресує. Крупнобляшечный може мати більш зловісний результат, оскільки у 10% випадків на його тлі формується Т-клітинна лімфома. Деякі дослідники навіть розглядають його як початкову стадію злоякісного новоутворення. Мелкобляшечная патологія зазвичай триває від двох-трьох місяців до декількох років, а потім може спонтанно вирішуватися. Крупнобляшечный варіант частіше має хронічний перебіг і вимагає обов’язкового лікування, оскільки може закінчитися утворенням лімфоми.
Механізми виникнення
На думку вчених, дані форми дерматозів є різними стадіями лімфопроліферативних розладів — від хронічного дерматиту до явно злоякісної шкірній Т-клітинної лімфоми.
- Дрібнобляшечний. Реактивний процес, реалізований через Т-клітини CD4. Картина аналогічна змінам при хронічному дерматиті. Однак деякі фахівці вважають, що це може бути абортивну форма Т-клітинної лімфоми. Виявляється добре окресленими плямами з лускатою поверхнею. Діаметр — менше 5 см. Локалізовані на тулубі і кінцівках, не сверблять. Типовий приклад — подовжені пальцеподібні висипання, розташовані в певному дерматомі і локалізовані на бічній поверхні грудної клітини або на животі.
- Крупнобляшечний. Ця форма асоціюється з хронічним запальним процесом. Гістологічно є доброякісною, без присутності атипових лімфоцитів. В іншому випадку розглядається як початкова стадія лімфоми. Проявляється слабкими еритематозний пятенами з дугоподібними контурами. Кожне висипання часто має розміри більше 6 см. Такі елементи локалізуються на проксимальних відділах кінцівок і тулуб, іноді нагадують «купальний костюм». Поверхня висипань червона (лососева), зверху покрита тонкими подібними на пластівці лусочками.
Вчені з’ясували, що у 87% пацієнтів з крупнобляшечним парапсориазом присутній вірус герпесу 8 типу. Але наскільки тісно взаємопов’язані ці два явища, на даний момент ще не встановили.
Епідеміологія
Точних статистичних даних про частоту виникнення патології немає. Можливо, це пов’язано проблемами діагностики: багато пацієнти просто недооцінюють симптоми, особливо коли вони неяскраві. Приблизні цифри: 3,6 випадків на 1 млн населення в рік.
Якщо мова йде про мелкобляшечной формі, випадків ускладнень або смертельних випадків зареєстровано не було. При большебляшечной — ускладнення пов’язані з розвитком Т-клітинної лімфоми, в цьому випадку п’ятирічна виживаність пацієнтів становить 90%.
Мелкобляшечный варіант частіше зустрічається у пацієнтів чоловічої статі. Співвідношення між чоловіками і жінками становить 3:1.
Вчені не виявили чіткої зв’язку між інфекційними агентами і початком парапсоріаз. Це означає, що хвороба незаразна.
Клінічні прояви
У більшості випадків патологія відрізняється повільним початком. Висипання з’являються поступово, стають явно помітними через тривалий проміжок часу. У деяких людей виникають додаткові шкірні елементи.
Мелкобляшечный варіант може тривати таким чином від двох-трьох місяців до декількох років. Хвороба має сприятливий прогноз — після епізодів загострення висипання здатні зникнути спонтанно.
Большебляшечный також протікає хронічно, розвивається протягом багатьох років, а іноді десятиліть. Може прогресувати до грибоподібного мікозу, шкірній Т-клітинної лімфоми. Без відповідного лікування ремісія в даному випадку не настає.
Діагностика
Диференціальна діагностика проводиться з наступними захворюваннями:
- алергічний контактний дерматит;
- шкірна Т-клітинна лімфома;
- нуммулярный дерматит;
- гуттатный псоріаз;
- рожевий лишай;
- сифіліс.
Парапсоріаз відрізняється від псоріазу картиною висипань, їх локалізацією. Ці патології характеризуються різними патогензом і морфологічними змінами в шкірі. Встановити точний діагноз може тільки досвідчений дерматолог.
Лабораторні дослідження
Проводиться аналіз крові з підрахунком кількості лейкоцитів і їх диференціацією. Високий рівень лімфоцитів або наявність клітин Сезарі дозволяє запідозрити грибоподібний мікоз або шкірну Т-клітинну лімфому.
За показаннями може бути виконана біопсія ділянки з висипом. Потім проводиться гістологічний аналіз зразка. Особливо це необхідно при підозрі на лімфому.
Лікування
Зазвичай при парапсориазі рекомендують консервативне лікування, яке в більшості випадків є ефективним. Застосовуються:
- місцеві препарати, що володіють пом’якшувальною дією;
- кортикостероїдні гормони;
- фототерапія;
- комбінування фототерапія з псораленом.
Схема терапії складається індивідуально лікарем, залежить від гостроти та вираженості процесу.
Дрібнобляшечний
Оскільки цей тип патології рідко прогресує, то лікування полягає у купіруванні симптоматики. Зазвичай обмежуються призначенням місцевих засобів по догляду за шкірою. Рекомендуються гелі та мазі на жировій основі, що володіють пом’якшувальною дією. В окремих випадках можуть призначатися мазі з глюкокортикоїдними гормонами (клас III-V). На думку деяких фахівців, вони володіють більш вираженим клінічним ефектом.
При великій поширеності висипів на тілі показана фототерапія. Найбільш ефективно узкополосное УФ-опромінення, у багатьох випадках воно призводить до ремісії. При відсутності значного ефекту показана PUVA-терапія з обробкою псораленом і довгохвильовим ультрафіолетовим випромінюванням.
Хворі з дрібнобляшечній формою знаходяться під наглядом дерматолога. При збільшенні числа висипань, прогресуючому зростанні їх розмірів, появі ущільнень або епідермальної атрофії показана біопсія шкіри.
Крупнобляшечний
В даному випадку лікування проводиться в обов’язковому порядку, оскільки воно перешкоджає прогресуванню процесу і знижує ризик виникнення лімфоми. В схему можуть входити наступні місцеві препарати:
- кортикостероїди середнього або високого класу (II-IV);
- азотистий гірчичний газ (мустарген);
- кармустин.
Контроль терапії проводиться кожні два-три місяці. Фототерапію виконують за допомогою широкосмугового або вузькосмугового УФ-випромінювання. Також хороший ефект дає метод PUVA. У більшості пацієнтів він сприяє ремісії.
При прогресуванні висипань або зміні їх морфології розглядається питання про біопсії шкіри.
Спосіб життя і раціон
Відмова від шкідливих звичок, зміцнення імунної системи з допомогою раціонального харчування — фактори, які допомагають досягти ремісії. При наявності висипань на шкірі потрібно відмовитися від куріння. Алкоголь дозволяється тільки в помірних кількостях, від випадку до випадку.
Для пацієнтів з дерматологічними проблемами розроблена спеціальна дієта Пегано. В її основі — продукти, що володіють лужним ефектом. У той же час страви, сприяють закислення організму, необхідно обмежити. Існує спеціальна таблиця, в яких відображені лужні реакції продуктів. На її основі потрібно складати меню. У раціон обов’язково повинні входити:
- салати із свіжих фруктів і овочів, заправлені оливковою олією або натуральним йогуртом;
- каші — вівсянка, гречка, рис, перловка;
- супи на овочевому і круп’яному бульйонах;
- овочі, запечені в духовці або приготовані на пару;
- морська риба — краще жирних сортів;
- птах — курка або індичка;
- хліб з висівками або з борошна грубого помелу.
З меню виключають продукти, що містять барвники та консерванти. Рекомендується обмежити смажене. Дуже рідко можна їсти хлібобулочні вироби з білого борошна.
Ліхеноїдний
Дана патологія відрізняється лускатими висипаннями папульозного характеру. Вони мають червонуватий або червонувато-коричневий відтінок. Найчастіше локалізовані в області тулуба або кінцівок. Мають вигляд смужок, які перехрещуються між собою.
Зазвичай ліхеноїдний тип є доброякісним, після періоду загострення відбувається спонтанне дозвіл. Іноді висипання зберігаються на шкірі тривалий час.
Каплевидний
Для даного варіанту захворювання характерна наявність специфічних висипань: вузликів розміром з горошину, рожевого або коричневого кольору. В центрі такої освіти знаходяться сіруваті лусочки. Діагностують патологію на підставі специфічних феноменів:
- цілісність — лусочки на поверхні висипань можна зняти цілком;
- лущення — якщо поскоблить верхню частину вузлика, то спостерігається висівкоподібному лущення;
- кров — сильне поскабливание провокує виділення крапельок крові.
Протягом каплевидної типу патології може бути гострим, підгострим або хронічним. Гостре іноді супроводжується підвищенням температури або нездужанням. У деяких пацієнтів збільшуються лімфатичні вузли. Хронічне може тривати роками. Загострення частіше бувають в осінньо-зимовий період.
Частіше виникає у людей молодого віку (до 30 років), підлітків. Встановлено взаємозв’язок даної форми з перенесеними інфекційними захворюваннями (ангіна, ГРВІ, кір, вітрянка). Після зникнення висипань на шкірі зазвичай не залишається слідів, рідко спостерігаються ділянки лейкодермии.
Лікування передбачає призначення наступних груп медикаментів:
- антибіотики пеніцилінового ряду;
- антигістамінні і протиалергічні препарати («Цетиризин», хлористий кальцій, глюконат кальцію, тіосульфат натрію);
- вітамінні комплекси з D2;
- «Аскорутин», нікотинова кислота.
Також при даній формі патології ефективніші протималярійні засоби, наприклад, «Делагіл». Глюкокортикоїди призначають за показаннями. Вони можуть застосовуватися як в таблетованій формі, так і у вигляді мазей. Хороший ефект дає лікування світловими променями, зокрема PUVA-терапія. Є рекомендації по використанню фонофорезу з солкосериловой маззю.
Габермана-Муха
Він був віднесений у цю групу захворювань значно пізніше, ніж класична тріада. Особливістю є гострий початок патології та наявність характерних поліморфних висипань. Шкірні елементи можуть бути різними:
- бульбашки;
- пустули;
- папули;
- геморагічні елементи;
- некротичні вузлики.
Хворі можуть скаржитися на загальне нездужання, підвищення температури тіла, головний біль, іноді виявляють збільшення лімфатичних вузлів.
Висип локалізується не тільки на кінцівках, але і на волосистій частині голови, стопах, кистях. Відносно рідко шкірні елементи розташовуються на видимих слизових. Висипання мають схильність до великого поширення, зазвичай розташовуються симетрично. Поступово симптоми регресують, в деяких випадках залишаються невеликі рубчики.
Прояви парапсоріаз мають різну вираженість, відрізняються поліморфізмом, посилюються в період загострення захворювання. При цьому кожна форма патології має свої характерні риси, вимагає окремого лікувального підходу. Саме тому діагностикою даного захворювання повинен займати лікар з відповідною кваліфікацією.
