Що таке зондування — типи процедури, показання та протипоказання, підготовка та техніка проведення
Зміст
При захворюваннях шлунково-кишкового тракту може знадобитися аналіз шлункового соку. Для цього проводять спеціальні процедури. Зондування – це обстеження травної системи за допомогою спеціального зонду. Він являє собою тонку трубку діаметром 4 мм і довжиною 1,5 м. Кінець зонда оснащений металевою насадкою з отворами. Зондування в діагностичних цілях можуть піддаватися шлунок, жовчний міхур.
Показання
Зондування шлунка або шлункового міхура проводиться за суворими показаннями. До них відносяться:
- хронічні болі яскравою виразності в області підребер’я;
- гепатит;
- патології жовчного міхура, цироз печінки, абсцес печінки;
- холецистит;
- ехінококоз, опісторхоз або інші паразитарні захворювання;
- порушення травлення, дискінезія;
- нудота, блювання, діарея, запори;
- зміна відтінку калу, поява крові або маси чорного кольору;
- придбання шкірою жовтуватого відтінку;
- кольки;
- кишкові кровотечі;
- асцит (скупчення рідини в черевній порожнині).
Види зондування
Залежно від процесу виконання зондування, його призначення виділяють кілька типів процедури. Основними є:
- Фракційне зондування (многомоментное) – дуоденальне зондування, що збирає вміст кожні п’ять хвилин.
- Сліпе (тюбаж) – проводиться для примусового спорожнення жовчного міхура після виявлення в ньому застійних процесів, ризику утворення калькульозним каменів. Це стан на ультразвуковому дослідженні характеризується підвищенням ехогенності жовчі. Іншим показанням проведення маніпуляції є зниження або підвищення м’язового тонусу сфінктера Одді, іноді – запор (примусовий відтік жовчі загрожує послаблюючим ефектом).
- Хроматичне – додаткове, входить в комплекс з класичними дослідженнями, вивчає момент специфічного фарбування міхурово жовчі. Через дві години після вечері пацієнт отримує капсулу з 0,15 г барвника метиленового синього. Він знебарвлюється в крові, але повертає забарвлення при попаданні в жовчний міхур. Пофарбована жовч свідчить про обсяг протоки вмісту. Такий показник вивчається при порушенні процесів концентрації жовчі, скорочувальної функції жовчного міхура. Якщо забарвлення жовчі не змінюється, можна ставити діагноз непрохідності проток, потрібне визначення її локалізації.
- Минутированное – проводиться при порушеннях функції скорочення жовчного міхура. Воно полягає в продовженні третьої фази, відсутності порції після введення подразника секреції або повторного використання подразника з появою темної концентрованої жовчі. Маніпуляція допомагає виявити повну або часткову блокаду жовчного міхура, характеризує роботу сфінктерів, включаючи патологічні синдроми.
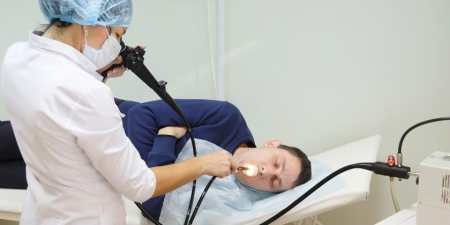
Підготовка
Зондування печінки або шлунка є тривалою процедурою з неприємними відчуттями. Лікаря для проведення маніпуляції потрібні табурет, на який буде сідати пацієнт, спеціальна ємність-тазик, тонкий стерильний зонд, шприц або насос на шланг, рушник, стерильні баночки для аналізів. Хворий проходить підготовку:
- протягом дня перед дослідженням утримується від куріння, прийому ліків;
- не вживає продукти, що збільшують скупчення газів і секрецію шлункового соку;
- за 14-16 годин до дослідження нічого не їсть, п’є тільки чисту воду, за винятком газованої води;
- налагоджує свій психологічний стан, намагається уникати стресів (інакше підвищується секреція шлункового соку);
- знімає вставлені зубні конструкції при їх наявності.
Техніка виконання
Дуоденальний зонд для проведення зондування являє собою гумову трубку зі спеціальним металевим наконечником на кінці, в якому знаходяться отвори для забору вмісту за допомогою відсмоктування. На зонді є три позначки: 45 см – відстань від різців до субкардіального відділу шлунка, 70 см – до пілоричного відділу і 80 см – до дуоденального сосочка. Процедура проводиться натщесерце, щоб вміст травного тракту не заважало точності аналізів. Етапи проведення:
- Зонд обробляється антисептиком, щоб виключити ризик проникнення інфекції. Глотка пацієнта обробляється місцевим анальгетиком для скорочення позивів до нудоти.
- Доктор кладе дистальний кінець зонда на корінь язика, активно проштовхує його по травному тракту. Хворий допомагає йому, виконуючи активні ковтальні руху.
- Якщо потрібно пройти далі 45 см, пацієнта кладуть на правий бік, підкладають під нього жорсткий валик. Лежачи, він продовжує активно ковтати протягом 40-60 хвилин, тому що тільки так наконечник пройде через пілоричний відділ. Процедура проходить повільно, інакше зонд згортається і не проходить через воротар.
- Після досягнення трубкою позначки в 75 см кінець зонда опускають у пробірку для забору дуоденального вмісту. Штатив з ємністю розташовується нижче рівня пацієнта. Правильно розташований зонд забезпечує надходження через нього жовтуватого вмісту суміші панкреатичного соку і жовчі. Також упевнитися, що трубка потрапила в дванадцятипалу кишку, можна введенням повітря в зонд із шприца. Якщо він локалізується в дуоденальному відділі, то нічого не відбудеться, якщо в шлунку – лікар почує специфічний клокочущий звук.
Для більш точного визначення розташування трубки можна використовувати рентгенологічний метод. Фази зондування:
- Паркан порції А – з жовчі, підшлункового і кишкового соку. При попаданні шлункового соку рідина мутнішою. Тривалість фази 10-20 хвилин.
- Після забору фази А пацієнту вводять холецистокинетики (25% магнезії, рослинна олія, розчин пептона 10%, 40% глюкози, розчин ксиліту 40% або пітуїтрин). Настає друга фаза, в якій сфінктер Одді закривається, виділення жовчі призупиняється. Фаза триває 4-6 хвилин. Після введення подразників жовчі зонд закривається на 15 хвилин.
- Третя фаза характеризується виділенням вмісту позапечінкових жовчних проток золотисто-жовтого кольору. Якщо в жовчному міхурі є застої жовчі, то відокремлюване буде темно-зеленого кольору. При ослабленій концентрації жовчі порції А і В не будуть відрізнятися один від одного. Обсяг порції дорівнює 30-60 мл
- П’ята фаза – паркан порції С (світлого вмісту печінкової жовчі). Етап триває 30 хвилин.
- Мжду кожною фазою проходить 5-10 хвилин, далі пацієнт отримує «пробний сніданок – легкий бульйон або ферменти для стимуляції продуктивності шлункового соку. Це робиться з метою визначення функціональності шлунка. Після цього протягом години 7 разів беруть проби кожні 10-15 хвилин. В кінці зонд витягується.
Проведення дослідження малоприємно для пацієнта. Процес заковтування зонда може викликати позиви до блювоти, під час знаходження трубки в травному тракті постійно відділяється слина, що може спровокувати аспірацію. Для виключення побічних дій застосовують позу на боці, щоб слина стікала в лоток або на пелюшку. Після прийому магнезії може виникнути діарея, ксиліту або сорбіту – бродильні явища в кишечнику. Після процедури пацієнт лежить не менше години в лікарні, персонал контролює його показники тиску і пульсу.
Особливості проведення процедури дитині
Шлункове зондування дитині проводиться більш тонким зондом діаметром 3-5 мм і довжиною 1-1,5 м. Еластична трубка виготовляється з гуми, один її кінець закруглений, на другому знаходяться два отвори (один для введення пробного сніданку і забору вмісту, другий – для подачі повітря). Перед процедурою дитині потрібно створити сприятливу психологічну установку, дитині дають виспатися і відпочити.
Маніпуляція проводиться вранці натще. Дитину саджають на стілець, прикривають клейонкою, вводять простерилизованный зонд за корінь язика. Дитина робить вдих носом і починає ковтати трубку. При кожному ковтанні лікар злегка проштовхує зонд, щоб той досяг потрібної позначки до шлунка від зубів (20-25 см для молодшого віку, 35 см – для дошкільнят, 40-50 см у школярів). Проштовхувати зонд далі не можна зважаючи можливого травмування внутрішніх органів, появи шлункового кровотечі або перфорацій.
Після введення зонда в нього вставляють шприц, забирають трохи шлункового соку, вводять пробний сніданок і кожні 15 хвилин протягом 2 годин беруть вміст шлунка, надісланого на діагностику. У більшості випадків перед проведенням діагностики дітям дають седативні (заспокійливі) кошти. Якщо спроба проковтнути зонд закінчується блювотним рефлексом, трубку вводять через ніс.
Результати аналізу і розшифровка
Можна проводити зондування на паразитів, наявність глистових інвазій (лямблій, котячої або печінковою двуустки), бактеріальної інфекції (черевного тифу, кишкової палички, стафілококів, синьогнійної палички, стрептококів). За допомогою процедури визначається запальний процес, гепатит, блокування жовчних проток камінням, неспроможність сфінктера міхура, патології 12-палої кишки або воротаря шлунка.
Отриманий вміст шлунка відправляється на бактеріологічне та мікроскопічне дослідження. По тривалості кожної фази лікар може зрозуміти про спазму гладких м’язів, каменях, пухлинах, проблеми з функціонуванням травної системи. Аналіз показників:
- Колір – порції А і С повинні мати світло-золотистий відтінок, – більш темний. Зміна забарвлення говорить про запалення, перегині, збільшення голівки підшлункової залози.
- Прозорість – легке помутніння вважається нормою.
- Густота складу: А – 1002-1016, – 1016-1032, З – 1007-1011. Збільшення щільності вказує на згущення жовчі, жовчнокам’яну хворобу.
- Стерильність – якщо у виділеннях знайдені яйця гельмінтів, лямблії, це вказує на паразитарне зараження. Якщо є слизові включення запалення, епітелій – ураження внутрішніх оболонок органу, лейкоцити – локальний запальний процес, еритроцити – проблеми крові.
- Порції жовчі досліджуються показання жовчних кислот, білірубін, холестерин.
Протипоказання
Гастродуоденальное зондування підходить не всім групам пацієнтів. Протипоказаннями до проведення процедури є:
- наявність каменів в жовчному міхурі (стимуляція викиду жовчі призведе до закупорки проток і механічної жовтяниці);
- загострення хронічних захворювань травного тракту;
- гострий або загострення хронічного холециститу;
- варикозне розширення вен стравоходу;
- вагітність, лактація.

Відео
Інформація представлена у статті носить ознайомлювальний характер. Матеріали статті не закликають до самостійного лікування. Тільки кваліфікований лікар може поставити діагноз і дати рекомендації по лікуванню виходячи з індивідуальних особливостей конкретного пацієнта.
